随着精准医学时代的到来,单克隆抗体药物因其高度的特异性和有效性成为生物类药物治疗的热点。随着单抗类药物的种类增多及广泛的应用,与其相关的免疫原性问题也逐渐浮出水面。对病人来说,免疫原性影响了药物的安全性和有效性、甚至会因为ADA和内源蛋白交叉给病人带来致命的新疾病;对企业来说,研发风险大大增加、如果到了临床开发后期才发现ADA问题,会损失惨重;对药监部门来说,免疫原性也成为头等大事,所有生物药上市前必须有免疫原性评价来确保药物的安全性和有效性。
抗药抗体 (Anti-drug antibody, ADA)是抗体药物免疫原性评价的主要方式。ADA的形成可以分为与患者相关的因素和与药物相关的因素。
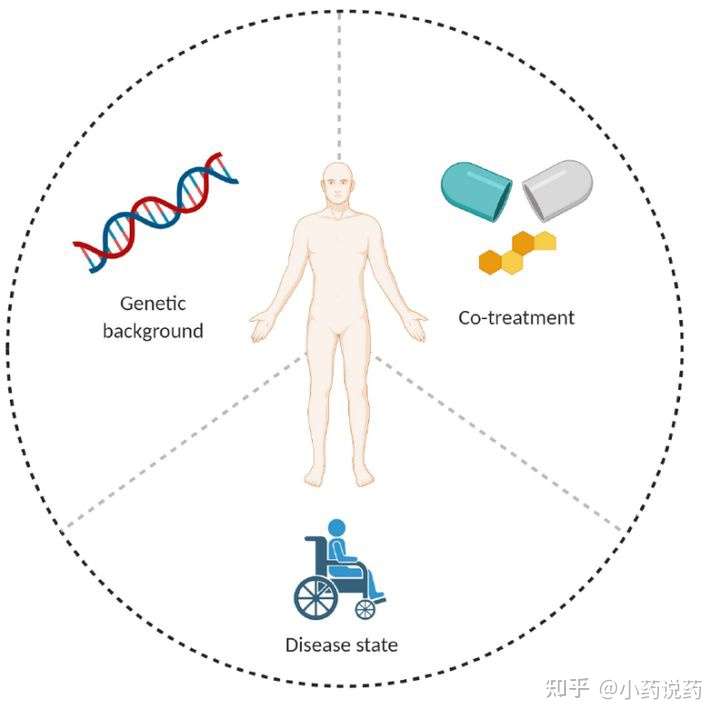
患者相关因素包括:
1.遗传因素:病人ADA出现和病人当时的免疫状态,主要组织相容性和人类白细胞抗原等位基因的差异相关。ADA的形成主要机制是T细胞依赖的,有研究显示病人带有HLA-DRb-11, HLA-DQ-03, HLA-DQ-05等位基因,更易产生ADA;另外,不同人种,遗传背景的差异,导致其对同一种药物的ADA产生也可能是不同的。
2.患者疾病状态:
3. 给药方案:重复给药或间歇给药比一次性使用的单克隆抗体诱导免疫原性的可能性更高;如联合使用免疫抑制剂,ADA会降低;
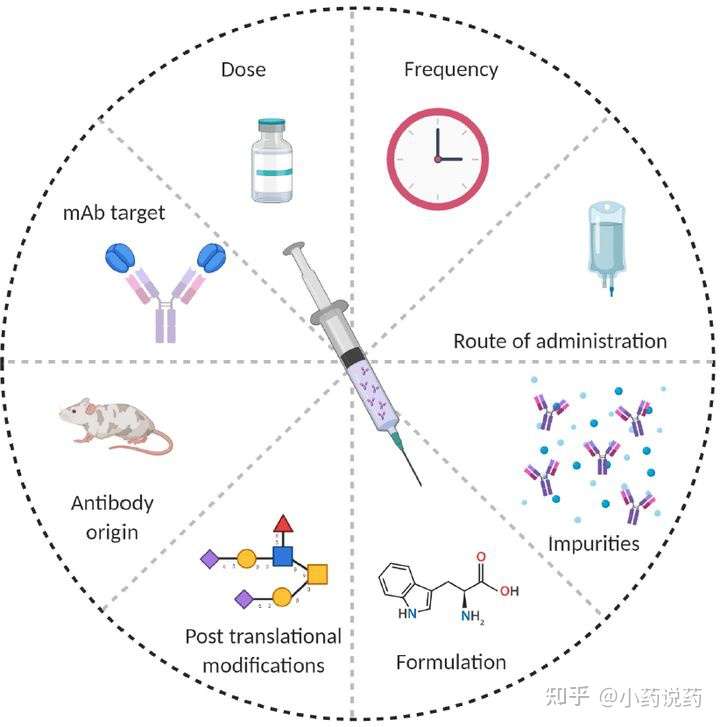
与药物相关的因素包括:
1. 抗体源性:尽管为了降低免疫原性,先后开发了嵌合抗体,人源化抗体和全人源单抗,但是人源化改造,并没有完全消除ADA,即使人源化抗体的CDR区,依然有强的免疫原性,产生抗独特型抗体。
2. 配方、容器系统、储存条件会影响产品的免疫原性。这些因素可能通过成分与治疗蛋白质和容器封闭系统的相互作用影响免疫原性,例如蛋白质构象的改变、作为免疫佐剂的杂质的提取、引起诸如聚集、微粒或脱酰胺等改变。
3. 改变的糖基化模式可降低或增强分子的免疫原性,例如通过屏蔽蛋白质主干或通过Toll样受体触发先天免疫应答。
4. 非典型的糖基化模式,例如可能发生在全新的表达系统中,与通常使用的表达系统相比,可能引起免疫原性的改变。
5. 其他有助于免疫原性的因素包括产生方法、途径、剂量和给药频率产生的杂质。
抗抗体可能导致的临床后果包括疗效丧失或降低、局部反应、血清病/免疫复合物介导的疾病和主要过敏反应(如荨麻疹、支气管痉挛、支气管收缩)。值得注意的是,并非所有诱导抗体都存在于血清中,即它们也可能存在于各种器官中。因此,在临床治疗期间同时和反复测量抗体水平、PK、PD标记物、疗效和安全性是非常重要的。
通常IgG是最常见的ADA诱导类型,在某些情况下,也可以诱导低亲和力的IgM抗体。如果单抗含有非人类碳水化合物结构,则需要考虑对患者进行IgE检测。另一个应考虑进行IgE测试的例子是,在产品开发的早期临床阶段,首次给药时过敏反应的发生率高。
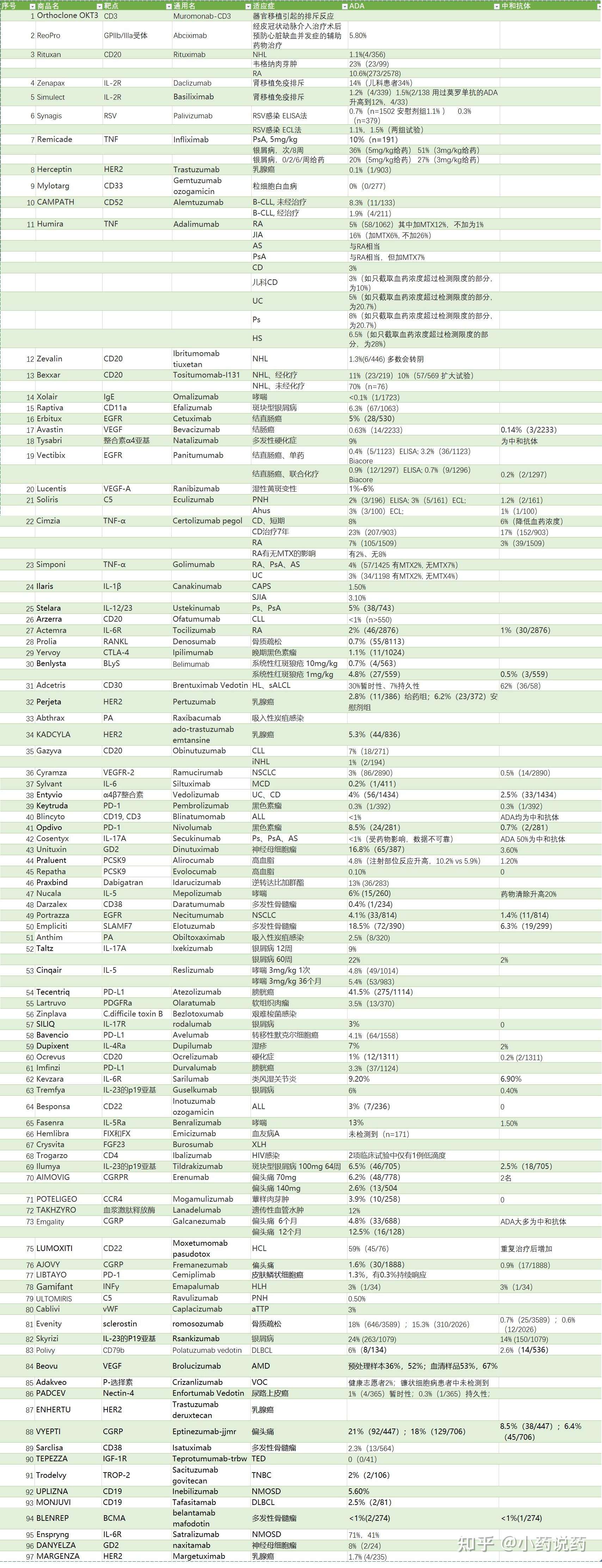
下表列出了FDA已获批抗体药物的免疫原性统计。